Diferencia entre revisiones de «Discusión:Sanidad»
(Página reemplazada por «{{ANEEtiqueta |palabrasclave= |descripcion= |url= }} {{ANEObra |Serie=Compendios del Atlas Nacional de España |Logo=Archivo:Logo_Compendio.jpg|left|60x50px|link=…») (Etiqueta: Reemplazo) |
|||
| (No se muestran 11 ediciones intermedias del mismo usuario) | |||
| Línea 26: | Línea 26: | ||
}} | }} | ||
<div style="clear: both;"></div> | <div style="clear: both;"></div> | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Sanidad | ||
| + | }} | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|19378]] | ||
| + | |||
| + | La asistencia sanitaria en España constituye uno de los pilares de nuestro estado de bienestar. Al igual que en el resto de los países europeos, evoluciona de los primeros hospicios y centros de beneficencia a tener la consideración de asistencia social en el siglo XIX y, por lo tanto, a implicar responsabilidad del Estado. Los antecedentes oficiales de la política sanitaria en nuestro país se pueden datar en 1883 con la creación de la '''Comisión de Reformas Sociales''', centrada fundamentalmente en el bienestar de la clase obrera. En 1903 el '''Instituto de Reformas Sociales''' sustituye a la citada Comisión y establece la conveniencia de crear una '''Caja Nacional de Seguro Popular''', que será el germen del '''Instituto Nacional de Previsión (INP)''' fundado en 1908, y considerada la primera institución oficial encargada de la Seguridad Social. Entre los avances sociales vinculados a la sanidad destacan la Ley de Accidentes de Trabajo de 1900 y el Seguro Obligatorio de Maternidad de 1923. Se van desarrollando seguros obligatorios de enfermedad para cubrir este riesgo en las clases económicamente más débiles hasta que en 1942 se establece el '''Seguro Obligatorio de Enfermedad''' (SOE). El INP asume, como entidad gestora, la asistencia sanitaria en casos de enfermedad y maternidad.<br> | ||
| + | A lo largo de la década de los sesenta del siglo pasado se profesionaliza la asistencia sanitaria y se desarrollan grandes centros hospitalarios para dar cobertura a una población cada vez más numerosa. En 1963 se suprimen todos estos seguros sociales y se sustituyen por un sistema de seguridad social. El texto refundido de la Ley General de Seguridad Social que se publica en 1974 amplía y modifica las prestaciones de asistencia sanitaria a la par que se produce un sustancial incremento del gasto sanitario.<br> | ||
| + | En 1978 desaparece el INP y se crea el '''Instituto Nacional de la Salud (INSALUD)''' para la gestión y administración de la prestación de servicios sanitarios de la seguridad social para los colectivos incluidos en dicho sistema; quedan fuera de su ámbito de atención las mutualidades de funcionarios y la gestión de accidentes de trabajo y enfermedades profesionales. La promulgación de la Constitución Española de 1978 reconoce, en su artículo 43, el derecho a la protección de la salud y establece que compete a los poderes públicos organizar y tutelar la salud pública a través de medidas preventivas y de las prestaciones y servicios necesarios. El principio de descentralización que recoge la Constitución inicia el traspaso de las competencias en materia de asistencia sanitaria de la seguridad social a las comunidades autónomas, operación que concluye en 2002.<br> | ||
| + | La Ley General de Sanidad de 1986 reestructura la organización de la asistencia sanitaria creando el '''Sistema Nacional de Salud (SNS)''', que se define como el "conjunto de servicios de salud de la Administración del Estado y de las comunidades autónomas, que integra todas las funciones y prestaciones sanitarias que son responsabilidad de los poderes públicos". La Ley también declara que son titulares del derecho a la protección de la salud y a la atención sanitaria todos los españoles y los ciudadanos extranjeros que tengan establecida su residencia en el territorio nacional, lo que supone avanzar en el reconocimiento de un derecho de ciudadanía. Por otro lado, pormenoriza las competencias de las distintas administraciones públicas y reconoce el derecho a la libertad de empresa en el sector sanitario y la posibilidad de que las Administraciones públicas sanitarias establezcan conciertos para la prestación de servicios sanitarios con medios ajenos. Durante todos estos años la financiación de la sanidad por parte del Estado es cada vez mayor, hasta que, en 1989, pasó a ser sostenida con los impuestos de los ciudadanos.<br> | ||
| + | Un texto sustancial fue la Ley 24/1997 de Consolidación y Racionalización del Sistema de Seguridad Social que separa y clarifica las fuentes de financiación de la Seguridad Social, diferenciando entre prestaciones contributivas, que incluye la totalidad de las prestaciones de las contingencias de accidentes de trabajo y enfermedades profesionales; y las no contributivas, el resto de la asistencia sanitaria. La Ley de Cohesión y Calidad del Sistema Nacional de Salud de 2003 representó un gran impulso en la consolidación, cohesión y coordinación del SNS, además de avanzar en el concepto de un aseguramiento universal y público.<br> | ||
| + | Otra norma fundamental es la Ley General de Salud Pública de 2011, que amplía el derecho al acceso a la asistencia sanitaria pública a todos los españoles residentes en territorio nacional, extendiéndolo a las personas que hayan agotado la prestación o el subsidio de desempleo a partir del 1 de enero de 2012 y establece un plazo de seis meses para regular la extensión del derecho a los trabajadores por cuenta propia.<br> | ||
| + | La '''asistencia sanitaria pública''' no sólo implica al Ministerio de Sanidad, sino que ministerios como el de Inclusión, Seguridad Social y Migraciones -véase el Instituto Nacional de Gestión Sanitaria (INGESA), el Instituto Social de la Marina, mutualismo administrativo- o del Interior (responsable de la salud física y mental de las personas que ingresan en prisión) o el de Defensa (con dos hospitales) tienen importantes responsabilidades. En resumen, el SNS no es el asegurador universal ni en cuanto a los riesgos cubiertos ni en cuanto a la población protegida.<br> | ||
| + | Bajo la dirección y tutela de la '''Seguridad Social''' están las mutuas de accidentes de trabajo y enfermedades profesiones (ATEP), que proporcionan las prestaciones de asistencia sanitaria en los casos de accidente laboral y enfermedad profesional, y el Instituto Social de la Marina que gestiona las prestaciones sanitarias de las personas incluidas en el Régimen Especial de los Trabajadores del Mar y sus beneficiarios en el territorio nacional, a bordo del barco y en el extranjero.<br> | ||
| + | La sanidad penitenciaria debería haberse transferido a las comunidades autónomas en el plazo de 18 meses desde la promulgación de la Ley de Cohesión y Calidad, pero solo País Vasco, Navarra y Cataluña la han asumido.<br> | ||
| + | Las '''mutualidades de funcionarios''' civiles (MUFACE), judiciales (MUGEJU) y militares (ISFAS) gestionan la sanidad de estos colectivos (trabajadores y beneficiarios), que se financia por cotizaciones de los trabajadores y de la administración correspondiente (impuestos). Los mutualistas pueden optar por la provisión privada o por el SNS.<br> | ||
| + | La dualidad en nuestro país en la asistencia sanitaria entre Seguridad Social y SNS no solo se mantiene en todo lo comentado anteriormente, sino que la primera aún mantiene su patrimonio de centros y hospitales y es la interlocutora en la cobertura sanitaria de los españoles en el extranjero y de los extranjeros en España.<br> | ||
| + | En el momento actual, el derecho a la protección de la salud y a la atención sanitaria pública se puede considerar un derecho específico y no un derecho de Seguridad Social con la entrada en vigor del Real Decreto Ley 7/2018, que extiende la cobertura a todas las personas con nacionalidad española y a las personas extranjeras que tengan establecida su residencia en el territorio nacional, descansando el reconocimiento de este derecho en el Ministerio de Sanidad. El R. D. 180/2026 regula el reconocimiento, y establece el modelo común para todas las CC. AA. y los requisitos a cumplir para las personas extranjeras se encuentran en España aunque no tengan aquí su residencia legal.<br> | ||
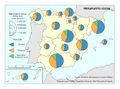
| + | El diagrama de ''[[:Archivo:XXX|Flujos financieros básicos del sistema sanitario español]]'' trata de reflejar la complejidad de la asistencia sanitaria en España. Muestra por una parte el componente público y por otra el privado; los responsables de la cobertura sanitaria tanto en la parte de enfermedades y accidentes no laborales, como en los laborales; y las mutualidades. Se identifican los tres elementos sustanciales de la prestación efectiva: la '''atención primaria''', que representa la puerta de acceso al sistema, los hospitales públicos prestadores de la '''asistencia especializada''' y la '''prestación farmacéutica''' por su impacto económico y por sus peculiaridades, en concreto el copago (pago directo) o aportación financiera del usuario. También se recogen las mutualidades que gestionan la asistencia de casi dos millones de personas.<br> | ||
| + | La normativa sanitaria define '''hospital''' como un "centro sanitario destinado a la asistencia especializada y continuada (diagnóstica, terapéutica y rehabilitadoras) de pacientes en régimen de internamiento (mínimo una noche) y en régimen ambulatorio (consultas externas, hospitales de día, pruebas funcionales, hospitalización a domicilio, etc.)".<br> | ||
| + | La dependencia funcional hace referencia al organismo o entidad jurídica de quien dependen. La clasificación más simple sería diferenciar entre hospitales públicos (todos los hospitales dependientes del Estado, comunidad autónoma, cabildo, diputación o municipio; los hospitales de las mutuas colaboradoras con la Seguridad Social y los hospitales con concierto sustitutorio) y privados (con ánimo de lucro).<br> | ||
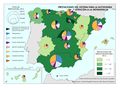
| + | El mapa ''[[:Archivo:XXX|Hospitales según dependencia funcional]]'' muestra datos interesantes y diferencias sustanciales entre regiones. El grueso de los hospitales públicos depende de las comunidades autónomas y forma parte de la infraestructura asistencial del SNS; el resto de hospitales públicos son muy marginales en el conjunto, salvo en Cataluña que ha consolidado un sistema sanitario mixto que integra en una sola red los recursos sanitarios públicos y privados que así lo deseen, configurando la Red Hospitalaria de Utilización Pública. Es preciso señalar que los grandes hospitales son todos públicos, ningún hospital privado dispone de más de 500 camas.<br> | ||
| + | Los hospitales vinculados a las mutuas de ATEP (Seguridad Social) tienen un reparto muy desigual en el territorio con comunidades que carecen de los mismos. Cataluña y el País Vasco, con una amplia tradición industrial, son las comunidades con mayor número de hospitales con esta dependencia funcional.<br> | ||
| + | La distribución de los hospitales privados está vinculada a la población, pero también a su nivel de renta y en el caso de Cataluña, con una tradición de hospital privado. En esta comunidad, el peso hospital público/privado está claramente descompensado hacia el segundo, lo que se traduce en un importante número de conciertos para la prestación de asistencia sanitaria del SNS con medios ajenos.<br> | ||
| + | El mapa de ''[[:Archivo:XXX|Camas de agudos según dependencia funcional]]'' muestra la disponibilidad de camas en hospitales generales y especializados, y excluye las camas de hospitales de media y larga estancia y las de los hospitales de salud mental. Muestra claramente que en los hospitales privados la dotación de camas de agudos es menor. Cataluña es la única comunidad en la que la diferencia es reducida. Todas las provincias deben tener al menos un hospital público según marca la Ley General de Sanidad, y hay escasa presencia de privados ya que no hay rentabilidad económica en estos entornos geográficos.<br> | ||
| + | La evolución de camas en los hospitales privados tiene una tendencia descendente, salvo en La Rioja, Madrid, Comunitat Valenciana y Murcia, aunque su incremento no es sustancial. No se debe interpretar como una reducción de la presencia del sector sanitario privado, ya que puede reflejar una reorientación del modelo de asistencia hacia procesos ambulatorios que no requieren ingreso.<br> | ||
| + | La dotación de hospitales y del número de camas es un parámetro vivo y cada año se cierran y abren nuevos hospitales. En 2024, se abrió un hospital público de media y larga estancia frente a cuatro hospitales privados (tres de ellos de media y larga estancia).<br> | ||
| + | |||
| + | {{ANEAutoria | ||
| + | |Autores=María Zúñiga Antón, Isabel Aguilar Palacio, María José Amorín Calzada Médica, TitCarmen Bentué Martínez, Valentín Castillo Salcines, Olga de Cos Guerra, Juan David Gómez Quintero, Yolanda López del Hoyo, Bárbara Oliván Blázquez}} | ||
| + | {{ANESubirArriba}} | ||
| + | {{clear}} | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Gasto sanitario | ||
| + | }} | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|19294]] | ||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|19291]] | ||
| + | |||
| + | La asistencia sanitaria del SNS, la sanidad penitenciaria y los hospitales de Defensa se financian a través de los impuestos de todos los ciudadanos. En el momento actual, y con la Ley 22/2009 que regula el sistema de financiación de las comunidades autónomas de régimen común, cada comunidad autónoma decide qué presupuesto asigna a sanidad. La financiación de la asistencia sanitaria prestada por las mutuas colaboradoras es a través de las cotizaciones sociales (trabajadores y empresarios), así como parte del mutualismo administrativo (cotizaciones de funcionarios).<br> | ||
| + | En España hay dos estadísticas principales para el estudio del gasto sanitario: las Estadísticas de Gasto Sanitario Público (EGSP) y el Sistema de Cuentas de Salud (SCS). La primera se centra exclusivamente en el gasto público y permite comparaciones entre comunidades autónomas. La segunda se basa en clasificaciones y metodologías pactadas en organismos internacionales (OCDE, OMS y Eurostat), incluye el gasto privado y permite comparaciones internacionales.<br> | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|left|thumb|300px|19292]] | ||
| + | [[Archivo:Enelaboracion.jpg|left|thumb|300px|19293]] | ||
| + | |||
| + | El '''gasto sanitario total''' en nuestro país fue del 9,5% del PIB en 2023: 73,6% del mismo es gasto público (7,0% del PIB) y un 26,4 privado (2,5% del PIB). La mayor parte de este gasto global se destina a servicios de asistencia curativa y rehabilitación (55,7%), seguido del gasto en productos médicos dispensados a pacientes ambulatorios (20,2%); la menor cantidad de gasto se destina a servicios de prevención y salud pública (3%). Si se analiza el gasto según proveedor, el 46,5% del mismo fue generado por los hospitales (91,3% en hospitales generales). Los gastos en compras al sector privado a través de conciertos representaron el 10% del gasto sanitario público.<br> | ||
| + | El '''gasto sanitario público''' (según las EGSP) hace referencia al gasto real e incluye el gasto de las instituciones sanitarias, empresas públicas del sector sanitario y de aquellas administraciones no sanitarias que desarrollan actividades sanitarias. Éste ha ido aumentando en los últimos diez años en términos absolutos. Las comunidades autónomas soportan el 92,6% del gasto público. Al referenciar el gasto sanitario público al PIB, su valor fue del 6,5% en el 2023, con una disminución respecto a años previos (dato sesgado por el impacto de la COVID-19).<br> | ||
| + | El '''gasto sanitario privado''' en España procede en gran medida de los pagos directos en atención odontológica, atención oftalmológica y medicamentos y productos sanitarios de oficina de farmacia (copago). En los últimos años se ha producido un aumento del seguro médico voluntario suplementario. En 2023, los hogares fueron el agente que soportó el mayor peso en la financiación de la sanidad privada (76,6%).<br> | ||
| + | En relación a los países de la Unión Europea, nuestro gasto sanitario global y el público per cápita es inferior a la media de los países que la componen: 11% del PIB de media en la Unión Europea y 10,7% en España según el SCS; los países con mayor gasto son Alemania, Francia y Suecia. La previsión en toda la Unión Europea es hacia un incremento del gasto sanitario debido fundamentalmente a las innovaciones tecnológicas y al envejecimiento. Es importante potenciar la resiliencia del sistema sanitario en previsión de futuras pandemias y los potenciales efectos del cambio climático al que las personas mayores son más vulnerables. Por ello, si se quiere garantizar la sostenibilidad del sistema es necesario avanzar hacia un envejecimiento saludable y un refuerzo en las medidas de prevención de la enfermedad y protección de la salud.<br> | ||
| + | El copago en el SNS está limitado a la prestación de medicamentos con receta y prestación ortoprotésica, y presenta numerosas excepciones que protegen a los hogares del gasto sanitario empobrecedor. Otros países de nuestro entorno, que tienen el mismo modelo sanitario, incluyen copagos en otras prestaciones. Es el caso de Italia en la atención ambulatoria o pruebas de laboratorio; o Suecia y Finlandia en prácticamente todas sus tipologías de prestaciones, incluido el ingreso en hospital. En España, el riesgo de [https://www.who.int/docs/librariesprovider2/default-document-library/spain-a4-brochure-es---who-sp.pdf?sfvrsn=7914b9b4_1 gasto sanitario catastrófico] es de los más bajos de Europa.<br> | ||
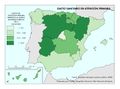
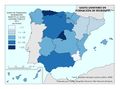
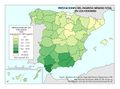
| + | El mapa ''[[:Archivo:XXX|Gasto sanitario en atención primaria]]'' se centra en el SNS y muestra diferencias sustanciales entre comunidades autónomas. Destacan País Vasco, Navarra, Castilla-La Mancha, Castilla y León y Extremadura con el mayor gasto; por el contrario, Galicia y Madrid con el menor. Este mapa debe leerse en paralelo a la organización territorial de la atención primaria y de personal. El mapa de ''[[:Archivo:XXX|Gasto sanitario en farmacia]]'' informa de qué porcentaje del gasto sanitario público en el SNS se dedica a financiar los medicamentos dispensados en oficina de farmacia y el gasto medio por habitante. Hay diferencias territoriales sustanciales que deberían ser objeto de análisis, ya que a priori no hay variables sanitarias que las justifiquen. El mapa de ''[[:Archivo:XXX|Gasto sanitario en farmacia hospitalaria]]'' (pacientes ingresados y pacientes ambulatorios) muestra cuán importante es este gasto en millones de euros y cómo el mismo va creciendo en especial en algunas comunidades como Comunitat Valenciana, Illes Balears, Aragón, Castilla-La Mancha y Extremadura. El desarrollo de nuevos medicamentos y terapias avanzadas hará, previsiblemente, que este gasto tienda a aumentar.<br> | ||
| + | |||
| + | {{clear}} | ||
| + | |||
| + | {{ANEAutoria | ||
| + | |Autores=María Zúñiga Antón, Isabel Aguilar Palacio, María José Amorín Calzada Médica, TitCarmen Bentué Martínez, Valentín Castillo Salcines, Olga de Cos Guerra, Juan David Gómez Quintero, Yolanda López del Hoyo, Bárbara Oliván Blázquez}} | ||
| + | {{ANESubirArriba}} | ||
| + | {{clear}} | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Recursos y organización del Sistema Nacional de Salud | ||
| + | }} | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|19265]] | ||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|19484]] | ||
| + | |||
| + | En este epígrafe se hace referencia exclusivamente al Sistema Nacional de Salud que, como ya se ha expuesto, representa la esencia de la asistencia sanitaria pública en nuestro país.<br> | ||
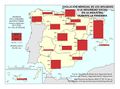
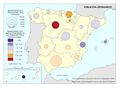
| + | El mapa referido a la distribución del ''[[:Archivo:XXX|Personal de atención primaria]]'' en las diferentes comunidades autónomas permite extraer dos conclusiones principales con relación al número y distribución de profesionales: por una parte, el volumen demográfico determina el número de personas que trabajan en atención primaria en la mayor parte de autonomías. Es importante reseñar que esta relación no es tan directa en Castilla y León o en País Vasco, lo que habla de un mayor esfuerzo presupuestario en esta línea. La segunda conclusión es que la distribución entre tipo de personal es similar en todos los territorios, teniendo el peso principal el personal médico, de enfermería y el no sanitario. En cualquier caso, son varias las prioridades estratégicas a este respecto, como asegurar condiciones de trabajo adecuadas que favorezcan la estabilidad y permanencia de los profesionales, garantizar la planificación del personal sanitario a medio y largo plazo e implementar estrategias que permitan una gestión más eficiente del personal actualmente disponible.<br> | ||
| + | La Ley General de Sanidad y el Real Decreto 137/1984 sobre estructuras básicas de salud establecen que los Servicios de Salud de las comunidades autónomas planificarán con criterios de racionalización de los recursos, de acuerdo con las necesidades sanitarias de cada territorio. La base de la planificación será la división de todo el territorio en demarcaciones geográficas: áreas de salud y zonas de salud. La ordenación territorial de los servicios es competencia de las comunidades autónomas y se basará en la aplicación de un concepto integrado de atención a la salud.<br> | ||
| + | Las '''áreas de salud''' son las estructuras fundamentales del sistema sanitario y las actividades sanitarias que se desarrollen en las mismas se prestarán desde el ámbito de la atención primaria y el de la atención especializada. Las áreas se delimitan teniendo en cuenta factores geográficos, socioeconómicos, demográficos, laborales, epidemiológicos, culturales, climatológicos y de dotación de vías y medios de comunicación. Extienden su acción a una población no inferior a 200.000 habitantes ni superior a 250.000. Se exceptúan de esta regla los archipiélagos de Baleares y Canarias y las ciudades autónomas de Ceuta y Melilla, que pueden acomodarse a sus específicas peculiaridades. En todo caso, cada provincia tiene, como mínimo, un área de salud.<br> | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|left|thumb|300px|19400]] | ||
| + | |||
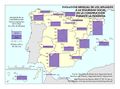
| + | Como se puede apreciar en el mapa de ''[[:Archivo:XXX|Áreas de salud]]'', la '''delimitación de las áreas de salud''' no guarda relación estricta con la delimitación territorial de las provincias, aunque se aproxima bastante en algunos territorios. Tiene su razón de ser, ya que hay provincias con una gran densidad de población y un número sustancial de municipios lo que lleva a establecer varias áreas. Los casos más llamativos son la Comunitat Valenciana y Andalucía con un número alto de áreas; aunque no así Cataluña. La configuración de las áreas de salud en Asturias está condicionada por la orografía. Este mapa muestra claramente las diferencias de criterios entre comunidades autónomas. No se debe olvidar que cada área conlleva la disponibilidad de, al menos, un hospital general; aspecto que tiene implicaciones en la accesibilidad y el gasto sanitario en atención especializada y la disponibilidad de recursos humanos.<br> | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|19399]] | ||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|19426]] | ||
| + | |||
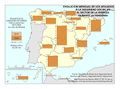
| + | Las '''zonas de salud''' representan el marco territorial de la atención primaria y supone una demarcación de población (entre 5.000 y 25.000 habitantes, en general) y geográfica para proporcionar una atención continuada, integral y permanente. Cada zona de salud debe disponer, como estructura física y funcional, de un '''centro de salud''' donde se desarrollen las actividades y funciones de un equipo de atención primaria. Tanto en el medio rural como en el urbano pueden existir '''consultorios locales''' con el fin de favorecer la accesibilidad a la asistencia sanitaria. Prácticamente todos los municipios de España tienen una estructura de atención primaria (ver mapa ''[[:Archivo:XXX|Centros de atención primaria]]''). Destaca Castilla y León con una amplísima red de consultorios (94% de los centros de atención primaria); en el polo opuesto, Galicia (14%) ha optado por dotar a cada municipio de un centro de salud. Hay que tener presente que el volumen de población y la accesibilidad viaria condicionan la organización de la atención primaria.<br> | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|left|thumb|300px|19761]] | ||
| + | [[Archivo:Enelaboracion.jpg|left|thumb|300px|19485]] | ||
| + | |||
| + | En resumen, el SNS se organiza en dos niveles asistenciales: la atención primaria como expresión máxima de accesibilidad y equidad en el acceso; y la atención especializada (hospitales y centros de especialidades) donde se prestan cuidados y atención de mayor complejidad. Diversos mecanismos garantizan la adecuada coordinación entre ambos niveles para asegurar la continuidad de los cuidados. Es importante tener presente que en los dos niveles se presta atención terapéutica, diagnóstica, de rehabilitación y de prevención y promoción de la salud.<br> | ||
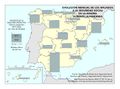
| + | El mapa de ''[[:Archivo:XXX|Hospitales según finalidad asistencial]]'' evidencia que claramente priman los hospitales generales (conocidos también como hospitales de agudos). Los hospitales especializados están destinados a la atención de procesos determinados o a pacientes de una determinada edad o característica (hospitales exclusivamente quirúrgicos, materno-infantil, oftalmológico, etc.). Este último tipo de hospital solo se localizan en determinadas provincias.<br> | ||
| + | Los '''hospitales de salud mental y de toxicomanías''', destinados a la atención de pacientes con problemas de salud mental no agudos o derivados de toxicomanías (los ingresos agudos se realizan en hospitales generales al estar integrada la atención a la salud mental con el resto de patologías), son un complemento de internamiento para procesos y pacientes concretos que precisan ingreso para una atención no aguda donde se enfoca el proceso asistencial y de cuidados a una rehabilitación y reinserción social. Todas las comunidades autónomas tienen algún hospital de salud mental destacando algunos casos como Zaragoza o Barcelona. Este tipo de centros y su distribución en el territorio no obedece estrictamente a una planificación de necesidades, ya que muchos de estos hospitales dependían de las diputaciones provinciales en sus orígenes.<br> | ||
| + | Es muy importante analizar la presencia de '''hospitales de media y larga estancia''' en el territorio nacional. Inmersos en un proceso de envejecimiento y de predominio de las patologías crónicas, este tipo de hospitales ofrecen una alternativa al internamiento en el hospital general, liberando camas de agudos para procesos que requieren cuidados y procedimientos más intensivos y complejos. No hay que olvidar que en este tipo de hospitales se potencian ampliamente unos cuidados de enfermería y la rehabilitación con la finalidad de mejorar la capacidad funcional y calidad de vida de los pacientes. Sin embargo, su dotación es casi residual en algunas comunidades (Galicia no dispone de este recurso); solo destaca Cataluña, con una importante dotación de esta estructura asistencial, en especial en Barcelona y Girona.<br> | ||
| + | La lectura del mapa de la ''[[:Archivo:XXX|Accesibilidad a la red hospitalaria]]'' muestra un patrón geográfico vinculado a la densidad de población y a la dotación de hospitales. En la zona costera, la accesibilidad es realmente buena; no así en el centro del territorio, exceptuando obviamente Madrid y las capitales provinciales. El número de zonas de salud con una distancia a su hospital de referencia superior a una hora es importante. Son zonas que se corresponden a áreas poco pobladas o con una orografía que complica los desplazamientos, como en el caso del Pirineo oscense y leridano, con un relieve en valles paralelos que obliga a largos recorridos por carretera. No se debe interpretar como una desatención sanitaria a la población de estas zonas, ya que la dificultad del transporte terrestre se suple en muchos casos con el apoyo del trasporte aéreo (incluso con vuelo nocturno) en caso de urgencia. Este apoyo es vital para aquellos procesos que se denominan “tiempo puerta-aguja”, como son los procesos de infarto agudo de miocardio o los accidentes isquémicos cerebrales y otros como los traumatismos cráneoencefálicos. Un caso interesante son las zonas limítrofes con Portugal, que podrían beneficiarse de una asistencia sanitaria transfronteriza en el caso de disponer de un hospital en aquel país más accesible que su hospital de referencia.<br> | ||
| + | La disponibilidad de camas en el SNS según su finalidad (ver mapa ''[[:Archivo:XXX|Camas en hospitales según finalidad asistencial]]'') muestra la clara orientación del sistema hacia los procesos agudos, ya que representan el grueso de la demanda asistencial. Las comunidades de Madrid, Comunitat Valenciana, Cataluña y Andalucía concentran el mayor número de camas de agudos. Las camas para pacientes con procesos de salud mental (no pacientes agudos) y para el tratamiento de toxicomanías no tiene un patrón homogéneo en el territorio en coherencia con este tipo de hospitales. Claramente hay una desigualdad en la disponibilidad de este recurso por territorio. Más llamativo aún es la disponibilidad de camas de media y larga estancia; recurso cada vez más necesario como ya se ha mencionado. Hay una carencia global en el conjunto del sistema, pero en algunas comunidades autónomas es especialmente llamativa, como el caso de Andalucía con una generosa dotación de hospitales generales y una manifiesta carencia de hospitales de media y larga estancia. Esta carencia repercute negativamente en la efectividad, calidad y eficiencia del sistema en su conjunto, así como en la satisfacción del usuario y familiares.<br> | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|left|thumb|300px|19401]] | ||
| + | [[Archivo:Enelaboracion.jpg|left|thumb|300px|19465]] | ||
| + | {{ANETextoAsociado48D | ||
| + | |titulo=Cirugía robótica avanzada | ||
| + | |contenido= | ||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|XXX]] | ||
| + | Están ya implementados en el Sistema Nacional de Salud sistemas quirúrgicos basados en tecnología robótica que permiten realizar cirugías mínimamente invasivas. El cirujano controla los brazos robóticos, insertados en el paciente a través de pequeñas incisiones, desde una consola con visión 3D de alta definición. De esta forma se logra una precisión milimétrica, se consigue que la persona tenga menos dolor, menor riesgo de infección y una recuperación más rápida, y por lo tanto una menor estancia hospitalaria. Áreas como la urología, ginecología, cirugía general y del aparato digestivo, así como la artoplastia de cadera o rodilla son claros candidatos a la cirugía robótica. | ||
| + | }} | ||
| + | |||
| + | Uno de los puntos débiles de nuestro SNS es la lista de espera para procedimientos quirúrgicos. La capacidad resolutiva de este grave problema está muy condicionada a la disponibilidad de '''quirófanos'''.<br> | ||
| + | No obstante, claramente se identifica diferencias llamativas entre unas comunidades en el número global de quirófanos, destacando en particular la amplia dotación en comunidades como Cataluña, Madrid o Andalucía. Un dato importante a tener en cuenta es el número de quirófanos robotizados, ya que supone una mejora en la calidad y seguridad en determinados procesos quirúrgicos. Las diferencias son también sustanciales. En el momento actual, donde la atención especializada se focaliza en incrementar los procesos ambulatorios, la foto de los quirófanos no estaría completa sin una visión de la presencia de la cirugía mayor ambulatoria (procesos quirúrgicos sin necesidad de ingreso del paciente), que representa una mejora en la efectividad, eficiencia y satisfacción del paciente con el proceso quirúrgico. Se observa como Cataluña potencia esta modalidad asistencial; en el polo opuesto se encuentran los centros dependientes de INGESA (Ceuta y Melilla), que no disponen de la misma (tampoco de quirófano robotizado).<br> | ||
| + | Un dato importante a tener en cuenta es el número de quirófanos robotizados, ya que supone una mejora en al calidad y seguridad en determinados procesos quirúrgicos: menos complicaciones, menos dolor y pérdida de sangre, hospitalización más breve con una recuperación más rápida y con cicatrices de menores dimensiones y menos visibles. Además, disponer de esta tecnología abre la puerta a la implantación de la telecirugía robótica, donde el paciente es intervenido por un cirujano que puede estar localizado a miles de kilómetros en otro centro hospitalario. En España ya hay experiencias recientes, aunque son puntuales. Las oportunidades que puede dar a los hospitales alejados de los grandes centros hospitalarios van a suponer un revulsivo organizativo y asistencial.<br> | ||
| + | La disponibilidad de equipos de alta tecnología sanitaria ha dado un cambio sustancial en el SNS en los últimos años gracias a la disponibilidad de fondos específicos para la renovación tecnológica. Prácticamente en todas las provincias se dispone de un acelerador lineal (especialmente utilizados en el tratamiento de procesos tumorales). La disponibilidad de equipos de tomografía por emisión de positrones (PET) –tecnología diagnóstica- no es tan amplia, pero todas las comunidades autónomas disponen al menos de un equipo. Otras pruebas de imagen como la resonancia magnética o el escáner (TC) están disponibles en todas las provincias; este tipo de pruebas representan la base de gran parte de los diagnósticos médicos. Un dato importante es que los centros hospitalarios que dependen de INGESA tienen una dotación muy reducida y limitada a equipos de radiodiagnóstico (Melilla, por ejemplo, no cuenta con equipos de resonancia magnética); es decir, que los habitantes de estas ciudades autónomas necesitan desplazarse a la Península para tratamientos de oncología radioterápica (aceleradores y braquiterapia) o para pruebas de PET, puesto que tampoco hay cobertura privada.<br> | ||
| + | |||
| + | {{clear}} | ||
| + | |||
| + | {{ANEAutoria | ||
| + | |Autores=María Zúñiga Antón, Isabel Aguilar Palacio, María José Amorín Calzada Médica, TitCarmen Bentué Martínez, Valentín Castillo Salcines, Olga de Cos Guerra, Juan David Gómez Quintero, Yolanda López del Hoyo, Bárbara Oliván Blázquez}} | ||
| + | {{ANESubirArriba}} | ||
| + | {{clear}} | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Experiencia del paciente | ||
| + | }} | ||
| + | |||
| + | <table cellspacing="0" cellpadding="0" style="margin: 0 0 1em; float:right; margin-left: 20px; width: 25%"> | ||
| + | <tr> | ||
| + | <td style="vertical-align: top; border-style: solid; border-width: 3px; border-color: #93481b; border-top-right-radius: 40px; border-bottom-left-radius: 40px"> | ||
| + | <p style="padding: 0px 10px 10px; text-align: left"><b style="font-weight:bold; color: #93481b;">EXPERIENCIA DEL PACIENTE:</b> es la percepción que tienen las personas sobre cómo funciona el sistema sanitario. Incluye aspectos como la facilidad para conseguir una cita, la claridad de las explicaciones médicas o el trato recibido por parte del personal sanitario.</p> | ||
| + | <p style="padding: 0px 10px 10px; text-align: left"><b style="font-weight:bold; color: #93481b;">SATISFACCIÓN CON EL SISTEMA SANITARIO:</b> refleja el grado de conformidad de los ciudadanos con los servicios de salud que reciben. En España, se mide en una escala de 1 a 10.</p> | ||
| + | <p style="padding: 0px 10px 10px; text-align: left"><b style="font-weight:bold; color: #93481b;">PARTICIPACIÓN DEL PACIENTE:</b> hace referencia al grado en que las personas se sienten implicadas en la toma de decisiones sobre su propia salud.</p> | ||
| + | <p style="padding: 0px 10px 10px; text-align: left"><b style="font-weight:bold; color: #93481b;">ACCESIBILIDAD SANITARIA:</b> facilidad con la que las personas pueden utilizar los servicios de salud cuando los necesitan, sin barreras geográficas, económicas, administrativas o culturales.</p> | ||
| + | </td> | ||
| + | </tr> | ||
| + | </table> | ||
| + | |||
| + | La experiencia del paciente constituye una ventana directa al funcionamiento real del sistema sanitario: permite saber si las citas se obtienen con rapidez, si las explicaciones de los profesionales se entienden y si el trato es respetuoso. Incorporar esa voz permite identificar carencias en la atención que los indicadores convencionales no detectan y facilita comparaciones entre territorios.<br> | ||
| + | En España, la '''satisfacción global con el sistema sanitario público''', medida en una escala de 1 a 10, es de 6,27. Asturias, Cantabria, Navarra, Murcia e Illes Balears obtienen las mejores notas, mientras que Canarias y Andalucía registran las más bajas (por debajo de 6,11).<br> | ||
| + | El análisis distingue entre atención primaria (AP) y atención especializada (AE). El 81,7% de los usuarios valora positivamente la AP y el 82,8% la AE, pero los patrones territoriales varían: en AP destacan Asturias, Navarra, La Rioja, Madrid y Murcia, en tanto que Cataluña, Illes Balears, Castilla-La Mancha y Andalucía se sitúan por debajo de la media. En AE lideran Galicia, Asturias y Navarra; las valoraciones más discretas corresponden a País Vasco, La Rioja, Illes Balears, Comunitat Valenciana y Andalucía.<br> | ||
| + | La participación del paciente en las decisiones sobre su salud, otro indicador crítico, presenta un mapa muy parecido a los anteriores: Asturias, Navarra y Aragón encabezan la satisfacción tanto en AP como en AE, mientras que Castilla-La Mancha, Andalucía e Illes Balears cierran la clasificación.<br> | ||
| + | En conjunto, si bien la satisfacción con el sistema sanitario público español es buena, los cuatro indicadores revelan importantes diferencias territoriales. Se observa, en términos generales, un patrón norte-sur, en el que la satisfacción con el sistema sanitario es mayor en la zona norte de España, y menor en las comunidades autónomas del sur. Sería necesario estudiar qué factores condicionan la satisfacción. Algunos de los factores más importantes que pueden condicionarla son, entre otros, los recursos existentes, la accesibilidad al sistema sanitario, por ejemplo, las listas de espera, y la continuidad y longitudinalidad asistencial, definidos como la coordinación fluida entre los distintos niveles y profesionales sanitarios para que la atención del paciente no se interrumpa (continuidad) y el seguimiento de un mismo paciente por el mismo médico o equipo a lo largo del tiempo (longitudinalidad).<br> | ||
| + | |||
| + | {{clear}} | ||
| + | |||
| + | {{ANEAutoria | ||
| + | |Autores=María Zúñiga Antón, Isabel Aguilar Palacio, María José Amorín Calzada Médica, TitCarmen Bentué Martínez, Valentín Castillo Salcines, Olga de Cos Guerra, Juan David Gómez Quintero, Yolanda López del Hoyo, Bárbara Oliván Blázquez}} | ||
| + | {{ANESubirArriba}} | ||
| + | {{clear}} | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Accesibilidad | ||
| + | }} | ||
| + | |||
| + | XXX | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|XXX]] | ||
| + | |||
| + | {{ANEAutoria | ||
| + | |Autores=María Zúñiga Antón, Isabel Aguilar Palacio, María José Amorín Calzada Médica, TitCarmen Bentué Martínez, Valentín Castillo Salcines, Olga de Cos Guerra, Juan David Gómez Quintero, Yolanda López del Hoyo, Bárbara Oliván Blázquez}} | ||
| + | {{ANESubirArriba}} | ||
| + | {{clear}} | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Determinantes de la salud | ||
| + | }} | ||
| + | |||
| + | XXX | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|XXX]] | ||
| + | |||
| + | {{ANEAutoria | ||
| + | |Autores=María Zúñiga Antón, Isabel Aguilar Palacio, María José Amorín Calzada Médica, TitCarmen Bentué Martínez, Valentín Castillo Salcines, Olga de Cos Guerra, Juan David Gómez Quintero, Yolanda López del Hoyo, Bárbara Oliván Blázquez}} | ||
| + | {{ANESubirArriba}} | ||
| + | {{clear}} | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Estado de salud | ||
| + | }} | ||
| + | |||
| + | XXX | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|XXX]] | ||
| + | |||
| + | {{ANEAutoria | ||
| + | |Autores=María Zúñiga Antón, Isabel Aguilar Palacio, María José Amorín Calzada Médica, TitCarmen Bentué Martínez, Valentín Castillo Salcines, Olga de Cos Guerra, Juan David Gómez Quintero, Yolanda López del Hoyo, Bárbara Oliván Blázquez}} | ||
| + | {{ANESubirArriba}} | ||
| + | {{clear}} | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Salud mental | ||
| + | }} | ||
| + | |||
| + | XXX | ||
| + | |||
| + | [[Archivo:Enelaboracion.jpg|right|thumb|300px|XXX]] | ||
| + | |||
| + | {{ANEAutoria | ||
| + | |Autores=María Zúñiga Antón, Isabel Aguilar Palacio, María José Amorín Calzada Médica, TitCarmen Bentué Martínez, Valentín Castillo Salcines, Olga de Cos Guerra, Juan David Gómez Quintero, Yolanda López del Hoyo, Bárbara Oliván Blázquez}} | ||
| + | {{ANESubirArriba}} | ||
| + | {{clear}} | ||
| + | |||
| + | {{ANETextoEpigrafe | ||
| + | |epigrafe=Salud mental | ||
| + | }} | ||
| + | |||
| + | XXX | ||
[[Archivo:Enelaboracion.jpg|right|thumb|300px|XXX]] | [[Archivo:Enelaboracion.jpg|right|thumb|300px|XXX]] | ||
Revisión actual del 12:49 27 mar 2026
España en mapas. Una síntesis geográfica
Compendios del Atlas Nacional de España. Actualizado
Estructura temática > Servicios y equipamientos sociales > Sanidad, protección y políticas sociales > Sanidad
Sanidad
La asistencia sanitaria en España constituye uno de los pilares de nuestro estado de bienestar. Al igual que en el resto de los países europeos, evoluciona de los primeros hospicios y centros de beneficencia a tener la consideración de asistencia social en el siglo XIX y, por lo tanto, a implicar responsabilidad del Estado. Los antecedentes oficiales de la política sanitaria en nuestro país se pueden datar en 1883 con la creación de la Comisión de Reformas Sociales, centrada fundamentalmente en el bienestar de la clase obrera. En 1903 el Instituto de Reformas Sociales sustituye a la citada Comisión y establece la conveniencia de crear una Caja Nacional de Seguro Popular, que será el germen del Instituto Nacional de Previsión (INP) fundado en 1908, y considerada la primera institución oficial encargada de la Seguridad Social. Entre los avances sociales vinculados a la sanidad destacan la Ley de Accidentes de Trabajo de 1900 y el Seguro Obligatorio de Maternidad de 1923. Se van desarrollando seguros obligatorios de enfermedad para cubrir este riesgo en las clases económicamente más débiles hasta que en 1942 se establece el Seguro Obligatorio de Enfermedad (SOE). El INP asume, como entidad gestora, la asistencia sanitaria en casos de enfermedad y maternidad.
A lo largo de la década de los sesenta del siglo pasado se profesionaliza la asistencia sanitaria y se desarrollan grandes centros hospitalarios para dar cobertura a una población cada vez más numerosa. En 1963 se suprimen todos estos seguros sociales y se sustituyen por un sistema de seguridad social. El texto refundido de la Ley General de Seguridad Social que se publica en 1974 amplía y modifica las prestaciones de asistencia sanitaria a la par que se produce un sustancial incremento del gasto sanitario.
En 1978 desaparece el INP y se crea el Instituto Nacional de la Salud (INSALUD) para la gestión y administración de la prestación de servicios sanitarios de la seguridad social para los colectivos incluidos en dicho sistema; quedan fuera de su ámbito de atención las mutualidades de funcionarios y la gestión de accidentes de trabajo y enfermedades profesionales. La promulgación de la Constitución Española de 1978 reconoce, en su artículo 43, el derecho a la protección de la salud y establece que compete a los poderes públicos organizar y tutelar la salud pública a través de medidas preventivas y de las prestaciones y servicios necesarios. El principio de descentralización que recoge la Constitución inicia el traspaso de las competencias en materia de asistencia sanitaria de la seguridad social a las comunidades autónomas, operación que concluye en 2002.
La Ley General de Sanidad de 1986 reestructura la organización de la asistencia sanitaria creando el Sistema Nacional de Salud (SNS), que se define como el "conjunto de servicios de salud de la Administración del Estado y de las comunidades autónomas, que integra todas las funciones y prestaciones sanitarias que son responsabilidad de los poderes públicos". La Ley también declara que son titulares del derecho a la protección de la salud y a la atención sanitaria todos los españoles y los ciudadanos extranjeros que tengan establecida su residencia en el territorio nacional, lo que supone avanzar en el reconocimiento de un derecho de ciudadanía. Por otro lado, pormenoriza las competencias de las distintas administraciones públicas y reconoce el derecho a la libertad de empresa en el sector sanitario y la posibilidad de que las Administraciones públicas sanitarias establezcan conciertos para la prestación de servicios sanitarios con medios ajenos. Durante todos estos años la financiación de la sanidad por parte del Estado es cada vez mayor, hasta que, en 1989, pasó a ser sostenida con los impuestos de los ciudadanos.
Un texto sustancial fue la Ley 24/1997 de Consolidación y Racionalización del Sistema de Seguridad Social que separa y clarifica las fuentes de financiación de la Seguridad Social, diferenciando entre prestaciones contributivas, que incluye la totalidad de las prestaciones de las contingencias de accidentes de trabajo y enfermedades profesionales; y las no contributivas, el resto de la asistencia sanitaria. La Ley de Cohesión y Calidad del Sistema Nacional de Salud de 2003 representó un gran impulso en la consolidación, cohesión y coordinación del SNS, además de avanzar en el concepto de un aseguramiento universal y público.
Otra norma fundamental es la Ley General de Salud Pública de 2011, que amplía el derecho al acceso a la asistencia sanitaria pública a todos los españoles residentes en territorio nacional, extendiéndolo a las personas que hayan agotado la prestación o el subsidio de desempleo a partir del 1 de enero de 2012 y establece un plazo de seis meses para regular la extensión del derecho a los trabajadores por cuenta propia.
La asistencia sanitaria pública no sólo implica al Ministerio de Sanidad, sino que ministerios como el de Inclusión, Seguridad Social y Migraciones -véase el Instituto Nacional de Gestión Sanitaria (INGESA), el Instituto Social de la Marina, mutualismo administrativo- o del Interior (responsable de la salud física y mental de las personas que ingresan en prisión) o el de Defensa (con dos hospitales) tienen importantes responsabilidades. En resumen, el SNS no es el asegurador universal ni en cuanto a los riesgos cubiertos ni en cuanto a la población protegida.
Bajo la dirección y tutela de la Seguridad Social están las mutuas de accidentes de trabajo y enfermedades profesiones (ATEP), que proporcionan las prestaciones de asistencia sanitaria en los casos de accidente laboral y enfermedad profesional, y el Instituto Social de la Marina que gestiona las prestaciones sanitarias de las personas incluidas en el Régimen Especial de los Trabajadores del Mar y sus beneficiarios en el territorio nacional, a bordo del barco y en el extranjero.
La sanidad penitenciaria debería haberse transferido a las comunidades autónomas en el plazo de 18 meses desde la promulgación de la Ley de Cohesión y Calidad, pero solo País Vasco, Navarra y Cataluña la han asumido.
Las mutualidades de funcionarios civiles (MUFACE), judiciales (MUGEJU) y militares (ISFAS) gestionan la sanidad de estos colectivos (trabajadores y beneficiarios), que se financia por cotizaciones de los trabajadores y de la administración correspondiente (impuestos). Los mutualistas pueden optar por la provisión privada o por el SNS.
La dualidad en nuestro país en la asistencia sanitaria entre Seguridad Social y SNS no solo se mantiene en todo lo comentado anteriormente, sino que la primera aún mantiene su patrimonio de centros y hospitales y es la interlocutora en la cobertura sanitaria de los españoles en el extranjero y de los extranjeros en España.
En el momento actual, el derecho a la protección de la salud y a la atención sanitaria pública se puede considerar un derecho específico y no un derecho de Seguridad Social con la entrada en vigor del Real Decreto Ley 7/2018, que extiende la cobertura a todas las personas con nacionalidad española y a las personas extranjeras que tengan establecida su residencia en el territorio nacional, descansando el reconocimiento de este derecho en el Ministerio de Sanidad. El R. D. 180/2026 regula el reconocimiento, y establece el modelo común para todas las CC. AA. y los requisitos a cumplir para las personas extranjeras se encuentran en España aunque no tengan aquí su residencia legal.
El diagrama de Flujos financieros básicos del sistema sanitario español trata de reflejar la complejidad de la asistencia sanitaria en España. Muestra por una parte el componente público y por otra el privado; los responsables de la cobertura sanitaria tanto en la parte de enfermedades y accidentes no laborales, como en los laborales; y las mutualidades. Se identifican los tres elementos sustanciales de la prestación efectiva: la atención primaria, que representa la puerta de acceso al sistema, los hospitales públicos prestadores de la asistencia especializada y la prestación farmacéutica por su impacto económico y por sus peculiaridades, en concreto el copago (pago directo) o aportación financiera del usuario. También se recogen las mutualidades que gestionan la asistencia de casi dos millones de personas.
La normativa sanitaria define hospital como un "centro sanitario destinado a la asistencia especializada y continuada (diagnóstica, terapéutica y rehabilitadoras) de pacientes en régimen de internamiento (mínimo una noche) y en régimen ambulatorio (consultas externas, hospitales de día, pruebas funcionales, hospitalización a domicilio, etc.)".
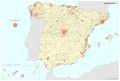
La dependencia funcional hace referencia al organismo o entidad jurídica de quien dependen. La clasificación más simple sería diferenciar entre hospitales públicos (todos los hospitales dependientes del Estado, comunidad autónoma, cabildo, diputación o municipio; los hospitales de las mutuas colaboradoras con la Seguridad Social y los hospitales con concierto sustitutorio) y privados (con ánimo de lucro).
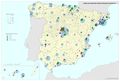
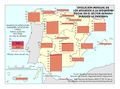
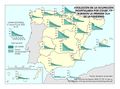
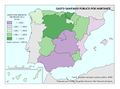
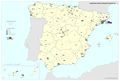
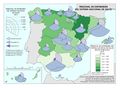
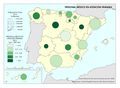
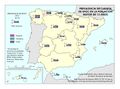
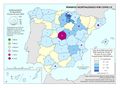
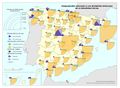
El mapa Hospitales según dependencia funcional muestra datos interesantes y diferencias sustanciales entre regiones. El grueso de los hospitales públicos depende de las comunidades autónomas y forma parte de la infraestructura asistencial del SNS; el resto de hospitales públicos son muy marginales en el conjunto, salvo en Cataluña que ha consolidado un sistema sanitario mixto que integra en una sola red los recursos sanitarios públicos y privados que así lo deseen, configurando la Red Hospitalaria de Utilización Pública. Es preciso señalar que los grandes hospitales son todos públicos, ningún hospital privado dispone de más de 500 camas.
Los hospitales vinculados a las mutuas de ATEP (Seguridad Social) tienen un reparto muy desigual en el territorio con comunidades que carecen de los mismos. Cataluña y el País Vasco, con una amplia tradición industrial, son las comunidades con mayor número de hospitales con esta dependencia funcional.
La distribución de los hospitales privados está vinculada a la población, pero también a su nivel de renta y en el caso de Cataluña, con una tradición de hospital privado. En esta comunidad, el peso hospital público/privado está claramente descompensado hacia el segundo, lo que se traduce en un importante número de conciertos para la prestación de asistencia sanitaria del SNS con medios ajenos.
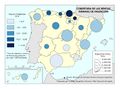
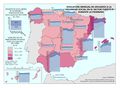
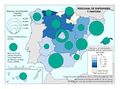
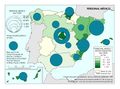
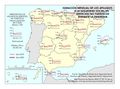
El mapa de Camas de agudos según dependencia funcional muestra la disponibilidad de camas en hospitales generales y especializados, y excluye las camas de hospitales de media y larga estancia y las de los hospitales de salud mental. Muestra claramente que en los hospitales privados la dotación de camas de agudos es menor. Cataluña es la única comunidad en la que la diferencia es reducida. Todas las provincias deben tener al menos un hospital público según marca la Ley General de Sanidad, y hay escasa presencia de privados ya que no hay rentabilidad económica en estos entornos geográficos.
La evolución de camas en los hospitales privados tiene una tendencia descendente, salvo en La Rioja, Madrid, Comunitat Valenciana y Murcia, aunque su incremento no es sustancial. No se debe interpretar como una reducción de la presencia del sector sanitario privado, ya que puede reflejar una reorientación del modelo de asistencia hacia procesos ambulatorios que no requieren ingreso.
La dotación de hospitales y del número de camas es un parámetro vivo y cada año se cierran y abren nuevos hospitales. En 2024, se abrió un hospital público de media y larga estancia frente a cuatro hospitales privados (tres de ellos de media y larga estancia).
Gasto sanitario
La asistencia sanitaria del SNS, la sanidad penitenciaria y los hospitales de Defensa se financian a través de los impuestos de todos los ciudadanos. En el momento actual, y con la Ley 22/2009 que regula el sistema de financiación de las comunidades autónomas de régimen común, cada comunidad autónoma decide qué presupuesto asigna a sanidad. La financiación de la asistencia sanitaria prestada por las mutuas colaboradoras es a través de las cotizaciones sociales (trabajadores y empresarios), así como parte del mutualismo administrativo (cotizaciones de funcionarios).
En España hay dos estadísticas principales para el estudio del gasto sanitario: las Estadísticas de Gasto Sanitario Público (EGSP) y el Sistema de Cuentas de Salud (SCS). La primera se centra exclusivamente en el gasto público y permite comparaciones entre comunidades autónomas. La segunda se basa en clasificaciones y metodologías pactadas en organismos internacionales (OCDE, OMS y Eurostat), incluye el gasto privado y permite comparaciones internacionales.
El gasto sanitario total en nuestro país fue del 9,5% del PIB en 2023: 73,6% del mismo es gasto público (7,0% del PIB) y un 26,4 privado (2,5% del PIB). La mayor parte de este gasto global se destina a servicios de asistencia curativa y rehabilitación (55,7%), seguido del gasto en productos médicos dispensados a pacientes ambulatorios (20,2%); la menor cantidad de gasto se destina a servicios de prevención y salud pública (3%). Si se analiza el gasto según proveedor, el 46,5% del mismo fue generado por los hospitales (91,3% en hospitales generales). Los gastos en compras al sector privado a través de conciertos representaron el 10% del gasto sanitario público.
El gasto sanitario público (según las EGSP) hace referencia al gasto real e incluye el gasto de las instituciones sanitarias, empresas públicas del sector sanitario y de aquellas administraciones no sanitarias que desarrollan actividades sanitarias. Éste ha ido aumentando en los últimos diez años en términos absolutos. Las comunidades autónomas soportan el 92,6% del gasto público. Al referenciar el gasto sanitario público al PIB, su valor fue del 6,5% en el 2023, con una disminución respecto a años previos (dato sesgado por el impacto de la COVID-19).
El gasto sanitario privado en España procede en gran medida de los pagos directos en atención odontológica, atención oftalmológica y medicamentos y productos sanitarios de oficina de farmacia (copago). En los últimos años se ha producido un aumento del seguro médico voluntario suplementario. En 2023, los hogares fueron el agente que soportó el mayor peso en la financiación de la sanidad privada (76,6%).
En relación a los países de la Unión Europea, nuestro gasto sanitario global y el público per cápita es inferior a la media de los países que la componen: 11% del PIB de media en la Unión Europea y 10,7% en España según el SCS; los países con mayor gasto son Alemania, Francia y Suecia. La previsión en toda la Unión Europea es hacia un incremento del gasto sanitario debido fundamentalmente a las innovaciones tecnológicas y al envejecimiento. Es importante potenciar la resiliencia del sistema sanitario en previsión de futuras pandemias y los potenciales efectos del cambio climático al que las personas mayores son más vulnerables. Por ello, si se quiere garantizar la sostenibilidad del sistema es necesario avanzar hacia un envejecimiento saludable y un refuerzo en las medidas de prevención de la enfermedad y protección de la salud.
El copago en el SNS está limitado a la prestación de medicamentos con receta y prestación ortoprotésica, y presenta numerosas excepciones que protegen a los hogares del gasto sanitario empobrecedor. Otros países de nuestro entorno, que tienen el mismo modelo sanitario, incluyen copagos en otras prestaciones. Es el caso de Italia en la atención ambulatoria o pruebas de laboratorio; o Suecia y Finlandia en prácticamente todas sus tipologías de prestaciones, incluido el ingreso en hospital. En España, el riesgo de gasto sanitario catastrófico es de los más bajos de Europa.
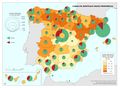
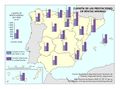
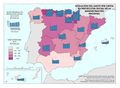
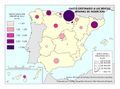
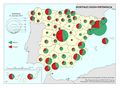
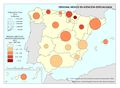
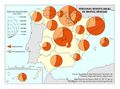
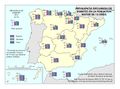
El mapa Gasto sanitario en atención primaria se centra en el SNS y muestra diferencias sustanciales entre comunidades autónomas. Destacan País Vasco, Navarra, Castilla-La Mancha, Castilla y León y Extremadura con el mayor gasto; por el contrario, Galicia y Madrid con el menor. Este mapa debe leerse en paralelo a la organización territorial de la atención primaria y de personal. El mapa de Gasto sanitario en farmacia informa de qué porcentaje del gasto sanitario público en el SNS se dedica a financiar los medicamentos dispensados en oficina de farmacia y el gasto medio por habitante. Hay diferencias territoriales sustanciales que deberían ser objeto de análisis, ya que a priori no hay variables sanitarias que las justifiquen. El mapa de Gasto sanitario en farmacia hospitalaria (pacientes ingresados y pacientes ambulatorios) muestra cuán importante es este gasto en millones de euros y cómo el mismo va creciendo en especial en algunas comunidades como Comunitat Valenciana, Illes Balears, Aragón, Castilla-La Mancha y Extremadura. El desarrollo de nuevos medicamentos y terapias avanzadas hará, previsiblemente, que este gasto tienda a aumentar.
Recursos y organización del Sistema Nacional de Salud
En este epígrafe se hace referencia exclusivamente al Sistema Nacional de Salud que, como ya se ha expuesto, representa la esencia de la asistencia sanitaria pública en nuestro país.
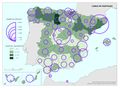
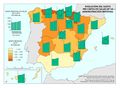
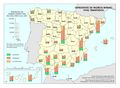
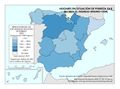
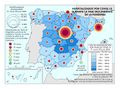
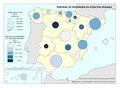
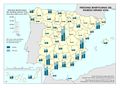
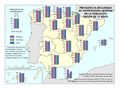
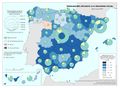
El mapa referido a la distribución del Personal de atención primaria en las diferentes comunidades autónomas permite extraer dos conclusiones principales con relación al número y distribución de profesionales: por una parte, el volumen demográfico determina el número de personas que trabajan en atención primaria en la mayor parte de autonomías. Es importante reseñar que esta relación no es tan directa en Castilla y León o en País Vasco, lo que habla de un mayor esfuerzo presupuestario en esta línea. La segunda conclusión es que la distribución entre tipo de personal es similar en todos los territorios, teniendo el peso principal el personal médico, de enfermería y el no sanitario. En cualquier caso, son varias las prioridades estratégicas a este respecto, como asegurar condiciones de trabajo adecuadas que favorezcan la estabilidad y permanencia de los profesionales, garantizar la planificación del personal sanitario a medio y largo plazo e implementar estrategias que permitan una gestión más eficiente del personal actualmente disponible.
La Ley General de Sanidad y el Real Decreto 137/1984 sobre estructuras básicas de salud establecen que los Servicios de Salud de las comunidades autónomas planificarán con criterios de racionalización de los recursos, de acuerdo con las necesidades sanitarias de cada territorio. La base de la planificación será la división de todo el territorio en demarcaciones geográficas: áreas de salud y zonas de salud. La ordenación territorial de los servicios es competencia de las comunidades autónomas y se basará en la aplicación de un concepto integrado de atención a la salud.
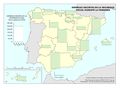
Las áreas de salud son las estructuras fundamentales del sistema sanitario y las actividades sanitarias que se desarrollen en las mismas se prestarán desde el ámbito de la atención primaria y el de la atención especializada. Las áreas se delimitan teniendo en cuenta factores geográficos, socioeconómicos, demográficos, laborales, epidemiológicos, culturales, climatológicos y de dotación de vías y medios de comunicación. Extienden su acción a una población no inferior a 200.000 habitantes ni superior a 250.000. Se exceptúan de esta regla los archipiélagos de Baleares y Canarias y las ciudades autónomas de Ceuta y Melilla, que pueden acomodarse a sus específicas peculiaridades. En todo caso, cada provincia tiene, como mínimo, un área de salud.
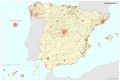
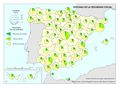
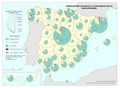
Como se puede apreciar en el mapa de Áreas de salud, la delimitación de las áreas de salud no guarda relación estricta con la delimitación territorial de las provincias, aunque se aproxima bastante en algunos territorios. Tiene su razón de ser, ya que hay provincias con una gran densidad de población y un número sustancial de municipios lo que lleva a establecer varias áreas. Los casos más llamativos son la Comunitat Valenciana y Andalucía con un número alto de áreas; aunque no así Cataluña. La configuración de las áreas de salud en Asturias está condicionada por la orografía. Este mapa muestra claramente las diferencias de criterios entre comunidades autónomas. No se debe olvidar que cada área conlleva la disponibilidad de, al menos, un hospital general; aspecto que tiene implicaciones en la accesibilidad y el gasto sanitario en atención especializada y la disponibilidad de recursos humanos.
Las zonas de salud representan el marco territorial de la atención primaria y supone una demarcación de población (entre 5.000 y 25.000 habitantes, en general) y geográfica para proporcionar una atención continuada, integral y permanente. Cada zona de salud debe disponer, como estructura física y funcional, de un centro de salud donde se desarrollen las actividades y funciones de un equipo de atención primaria. Tanto en el medio rural como en el urbano pueden existir consultorios locales con el fin de favorecer la accesibilidad a la asistencia sanitaria. Prácticamente todos los municipios de España tienen una estructura de atención primaria (ver mapa Centros de atención primaria). Destaca Castilla y León con una amplísima red de consultorios (94% de los centros de atención primaria); en el polo opuesto, Galicia (14%) ha optado por dotar a cada municipio de un centro de salud. Hay que tener presente que el volumen de población y la accesibilidad viaria condicionan la organización de la atención primaria.
En resumen, el SNS se organiza en dos niveles asistenciales: la atención primaria como expresión máxima de accesibilidad y equidad en el acceso; y la atención especializada (hospitales y centros de especialidades) donde se prestan cuidados y atención de mayor complejidad. Diversos mecanismos garantizan la adecuada coordinación entre ambos niveles para asegurar la continuidad de los cuidados. Es importante tener presente que en los dos niveles se presta atención terapéutica, diagnóstica, de rehabilitación y de prevención y promoción de la salud.
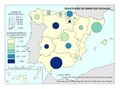
El mapa de Hospitales según finalidad asistencial evidencia que claramente priman los hospitales generales (conocidos también como hospitales de agudos). Los hospitales especializados están destinados a la atención de procesos determinados o a pacientes de una determinada edad o característica (hospitales exclusivamente quirúrgicos, materno-infantil, oftalmológico, etc.). Este último tipo de hospital solo se localizan en determinadas provincias.
Los hospitales de salud mental y de toxicomanías, destinados a la atención de pacientes con problemas de salud mental no agudos o derivados de toxicomanías (los ingresos agudos se realizan en hospitales generales al estar integrada la atención a la salud mental con el resto de patologías), son un complemento de internamiento para procesos y pacientes concretos que precisan ingreso para una atención no aguda donde se enfoca el proceso asistencial y de cuidados a una rehabilitación y reinserción social. Todas las comunidades autónomas tienen algún hospital de salud mental destacando algunos casos como Zaragoza o Barcelona. Este tipo de centros y su distribución en el territorio no obedece estrictamente a una planificación de necesidades, ya que muchos de estos hospitales dependían de las diputaciones provinciales en sus orígenes.
Es muy importante analizar la presencia de hospitales de media y larga estancia en el territorio nacional. Inmersos en un proceso de envejecimiento y de predominio de las patologías crónicas, este tipo de hospitales ofrecen una alternativa al internamiento en el hospital general, liberando camas de agudos para procesos que requieren cuidados y procedimientos más intensivos y complejos. No hay que olvidar que en este tipo de hospitales se potencian ampliamente unos cuidados de enfermería y la rehabilitación con la finalidad de mejorar la capacidad funcional y calidad de vida de los pacientes. Sin embargo, su dotación es casi residual en algunas comunidades (Galicia no dispone de este recurso); solo destaca Cataluña, con una importante dotación de esta estructura asistencial, en especial en Barcelona y Girona.
La lectura del mapa de la Accesibilidad a la red hospitalaria muestra un patrón geográfico vinculado a la densidad de población y a la dotación de hospitales. En la zona costera, la accesibilidad es realmente buena; no así en el centro del territorio, exceptuando obviamente Madrid y las capitales provinciales. El número de zonas de salud con una distancia a su hospital de referencia superior a una hora es importante. Son zonas que se corresponden a áreas poco pobladas o con una orografía que complica los desplazamientos, como en el caso del Pirineo oscense y leridano, con un relieve en valles paralelos que obliga a largos recorridos por carretera. No se debe interpretar como una desatención sanitaria a la población de estas zonas, ya que la dificultad del transporte terrestre se suple en muchos casos con el apoyo del trasporte aéreo (incluso con vuelo nocturno) en caso de urgencia. Este apoyo es vital para aquellos procesos que se denominan “tiempo puerta-aguja”, como son los procesos de infarto agudo de miocardio o los accidentes isquémicos cerebrales y otros como los traumatismos cráneoencefálicos. Un caso interesante son las zonas limítrofes con Portugal, que podrían beneficiarse de una asistencia sanitaria transfronteriza en el caso de disponer de un hospital en aquel país más accesible que su hospital de referencia.
La disponibilidad de camas en el SNS según su finalidad (ver mapa Camas en hospitales según finalidad asistencial) muestra la clara orientación del sistema hacia los procesos agudos, ya que representan el grueso de la demanda asistencial. Las comunidades de Madrid, Comunitat Valenciana, Cataluña y Andalucía concentran el mayor número de camas de agudos. Las camas para pacientes con procesos de salud mental (no pacientes agudos) y para el tratamiento de toxicomanías no tiene un patrón homogéneo en el territorio en coherencia con este tipo de hospitales. Claramente hay una desigualdad en la disponibilidad de este recurso por territorio. Más llamativo aún es la disponibilidad de camas de media y larga estancia; recurso cada vez más necesario como ya se ha mencionado. Hay una carencia global en el conjunto del sistema, pero en algunas comunidades autónomas es especialmente llamativa, como el caso de Andalucía con una generosa dotación de hospitales generales y una manifiesta carencia de hospitales de media y larga estancia. Esta carencia repercute negativamente en la efectividad, calidad y eficiencia del sistema en su conjunto, así como en la satisfacción del usuario y familiares.
|
Cirugía robótica avanzada
Están ya implementados en el Sistema Nacional de Salud sistemas quirúrgicos basados en tecnología robótica que permiten realizar cirugías mínimamente invasivas. El cirujano controla los brazos robóticos, insertados en el paciente a través de pequeñas incisiones, desde una consola con visión 3D de alta definición. De esta forma se logra una precisión milimétrica, se consigue que la persona tenga menos dolor, menor riesgo de infección y una recuperación más rápida, y por lo tanto una menor estancia hospitalaria. Áreas como la urología, ginecología, cirugía general y del aparato digestivo, así como la artoplastia de cadera o rodilla son claros candidatos a la cirugía robótica. |
Uno de los puntos débiles de nuestro SNS es la lista de espera para procedimientos quirúrgicos. La capacidad resolutiva de este grave problema está muy condicionada a la disponibilidad de quirófanos.
No obstante, claramente se identifica diferencias llamativas entre unas comunidades en el número global de quirófanos, destacando en particular la amplia dotación en comunidades como Cataluña, Madrid o Andalucía. Un dato importante a tener en cuenta es el número de quirófanos robotizados, ya que supone una mejora en la calidad y seguridad en determinados procesos quirúrgicos. Las diferencias son también sustanciales. En el momento actual, donde la atención especializada se focaliza en incrementar los procesos ambulatorios, la foto de los quirófanos no estaría completa sin una visión de la presencia de la cirugía mayor ambulatoria (procesos quirúrgicos sin necesidad de ingreso del paciente), que representa una mejora en la efectividad, eficiencia y satisfacción del paciente con el proceso quirúrgico. Se observa como Cataluña potencia esta modalidad asistencial; en el polo opuesto se encuentran los centros dependientes de INGESA (Ceuta y Melilla), que no disponen de la misma (tampoco de quirófano robotizado).
Un dato importante a tener en cuenta es el número de quirófanos robotizados, ya que supone una mejora en al calidad y seguridad en determinados procesos quirúrgicos: menos complicaciones, menos dolor y pérdida de sangre, hospitalización más breve con una recuperación más rápida y con cicatrices de menores dimensiones y menos visibles. Además, disponer de esta tecnología abre la puerta a la implantación de la telecirugía robótica, donde el paciente es intervenido por un cirujano que puede estar localizado a miles de kilómetros en otro centro hospitalario. En España ya hay experiencias recientes, aunque son puntuales. Las oportunidades que puede dar a los hospitales alejados de los grandes centros hospitalarios van a suponer un revulsivo organizativo y asistencial.
La disponibilidad de equipos de alta tecnología sanitaria ha dado un cambio sustancial en el SNS en los últimos años gracias a la disponibilidad de fondos específicos para la renovación tecnológica. Prácticamente en todas las provincias se dispone de un acelerador lineal (especialmente utilizados en el tratamiento de procesos tumorales). La disponibilidad de equipos de tomografía por emisión de positrones (PET) –tecnología diagnóstica- no es tan amplia, pero todas las comunidades autónomas disponen al menos de un equipo. Otras pruebas de imagen como la resonancia magnética o el escáner (TC) están disponibles en todas las provincias; este tipo de pruebas representan la base de gran parte de los diagnósticos médicos. Un dato importante es que los centros hospitalarios que dependen de INGESA tienen una dotación muy reducida y limitada a equipos de radiodiagnóstico (Melilla, por ejemplo, no cuenta con equipos de resonancia magnética); es decir, que los habitantes de estas ciudades autónomas necesitan desplazarse a la Península para tratamientos de oncología radioterápica (aceleradores y braquiterapia) o para pruebas de PET, puesto que tampoco hay cobertura privada.
Experiencia del paciente
|
EXPERIENCIA DEL PACIENTE: es la percepción que tienen las personas sobre cómo funciona el sistema sanitario. Incluye aspectos como la facilidad para conseguir una cita, la claridad de las explicaciones médicas o el trato recibido por parte del personal sanitario. SATISFACCIÓN CON EL SISTEMA SANITARIO: refleja el grado de conformidad de los ciudadanos con los servicios de salud que reciben. En España, se mide en una escala de 1 a 10. PARTICIPACIÓN DEL PACIENTE: hace referencia al grado en que las personas se sienten implicadas en la toma de decisiones sobre su propia salud. ACCESIBILIDAD SANITARIA: facilidad con la que las personas pueden utilizar los servicios de salud cuando los necesitan, sin barreras geográficas, económicas, administrativas o culturales. |
La experiencia del paciente constituye una ventana directa al funcionamiento real del sistema sanitario: permite saber si las citas se obtienen con rapidez, si las explicaciones de los profesionales se entienden y si el trato es respetuoso. Incorporar esa voz permite identificar carencias en la atención que los indicadores convencionales no detectan y facilita comparaciones entre territorios.
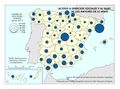
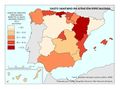
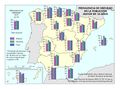
En España, la satisfacción global con el sistema sanitario público, medida en una escala de 1 a 10, es de 6,27. Asturias, Cantabria, Navarra, Murcia e Illes Balears obtienen las mejores notas, mientras que Canarias y Andalucía registran las más bajas (por debajo de 6,11).
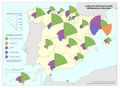
El análisis distingue entre atención primaria (AP) y atención especializada (AE). El 81,7% de los usuarios valora positivamente la AP y el 82,8% la AE, pero los patrones territoriales varían: en AP destacan Asturias, Navarra, La Rioja, Madrid y Murcia, en tanto que Cataluña, Illes Balears, Castilla-La Mancha y Andalucía se sitúan por debajo de la media. En AE lideran Galicia, Asturias y Navarra; las valoraciones más discretas corresponden a País Vasco, La Rioja, Illes Balears, Comunitat Valenciana y Andalucía.
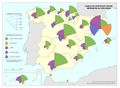
La participación del paciente en las decisiones sobre su salud, otro indicador crítico, presenta un mapa muy parecido a los anteriores: Asturias, Navarra y Aragón encabezan la satisfacción tanto en AP como en AE, mientras que Castilla-La Mancha, Andalucía e Illes Balears cierran la clasificación.
En conjunto, si bien la satisfacción con el sistema sanitario público español es buena, los cuatro indicadores revelan importantes diferencias territoriales. Se observa, en términos generales, un patrón norte-sur, en el que la satisfacción con el sistema sanitario es mayor en la zona norte de España, y menor en las comunidades autónomas del sur. Sería necesario estudiar qué factores condicionan la satisfacción. Algunos de los factores más importantes que pueden condicionarla son, entre otros, los recursos existentes, la accesibilidad al sistema sanitario, por ejemplo, las listas de espera, y la continuidad y longitudinalidad asistencial, definidos como la coordinación fluida entre los distintos niveles y profesionales sanitarios para que la atención del paciente no se interrumpa (continuidad) y el seguimiento de un mismo paciente por el mismo médico o equipo a lo largo del tiempo (longitudinalidad).
Accesibilidad
XXX
Determinantes de la salud
XXX
Estado de salud
XXX
Salud mental
XXX
Salud mental
XXX
XXX
Recursos relacionados
Descarga versiones anteriores del tema en PDF: 2019
En la página Libros Digitales del ANE puedes descargar la obra completa España en mapas. Una síntesis geográfica.