Recursos sanitarios antes de la llegada de la pandemia
La pandemia COVID-19 en España. Primera ola: de los primeros casos a finales de junio de 2020
Monografías del Atlas Nacional de España. Nuevo contenido
Estructura temática > La pandemia COVID-19 en España > Recursos sanitarios antes de la llegada de la pandemia
En este tema se aborda la presentación de los principales recursos materiales y humanos que estaban a disposición de los servicios sanitarios antes de la pandemia. Tarea nada fácil por varias razones entre las que cabe destacar dos de ellas. En primer lugar, porque ha sido necesario llevar a cabo una selección y escoger para su representación cartográfica tan solo algunos de aquellos recursos, aunque nada fue poco importante en el momento en el que llegó la pandemia; cabe señalar a este respecto que, en algunos casos, la información disponible era muy dispersa y difícil de encontrar, cuando no sencillamente inexistente, caso de las mascarillas, los equipos de protección individual del personal sanitario, los determinadores de diagnóstico, los respiradores, etc. En segundo lugar, hubiera sido improcedente plantearse como objetivo recopilar toda la información hasta el último detalle. Tampoco formaba parte de los objetivos de esta monografía, dados los medios a su alcance, efectuar un censo exhaustivo de los recursos materiales y humanos para, después, extraer lo más significativo.
(1) Algunos hospitales están integrados en complejos hospitalarios
Fuente: Sanidad en Datos y Catálogo Nacional de Hospitales 2020. Ministerio de Sanidad
|
Al margen de los recursos que en este tema se reseñan y de aquellos otros que, aun sin estar cartografiados, se acaban de señalar, hay que mencionar un recurso potencial de gran importancia: el movimiento de solidaridad, entonces velado, que más tarde nacería en la propia sociedad activado desde fuera del sector sanitario, más allá de la intervención de los poderes públicos; esta generosa disponibilidad de una parte importante de la sociedad y la capacidad de sobreesfuerzo del propio personal sanitario fueron elementos clave que no se pueden dejar de considerar como recursos embrionarios muy valiosos que hicieron posible hacer frente más tarde a una situación, la del impacto trágico de la pandemia COVID-19, que unos meses antes había sido imposible imaginar. En otros temas de esta monografía se atiende a ese recurso escondido que fue la solidaridad; unas veces, impulsada desde arriba por instituciones públicas y privadas y, otras, nacida desde el mismo seno de la sociedad, bien fuera individual o grupalmente.
Los recursos disponibles, tanto en el ámbito público como en el privado, iban a tener que responder a los embates de la pandemia desde el primer momento, generando entre ellos una sinergia solidaria en momentos tan difíciles, sin la que la lucha para mitigar los efectos del virus hubiera sido mucho menos eficaz. La excepcionalidad de la situación vivida durante la primera ola de la pandemia hace temerario e imprudente emitir valoración alguna sobre si los recursos materiales y humanos preexistentes a la llegada de la misma guardaban proporcionalidad en relación al desafío que supuso. No resulta arriesgado afirmar, como se hace en el tema 7 (Recursos movilizados), que la desmesura del impacto pandémico era muy difícil de prever, cuando no imposible y, consecuentemente, era esperable que se incidiera en la optimización de los recursos disponibles y se extremara la diligencia en la provisión de otros nuevos en momentos tan difíciles. Sí es obligado decir que los poderes públicos y la propia sociedad respondieron ante el reto con las fuerzas disponibles para reducir su impacto, no pudiendo impedir el doloroso precio en vidas humanas y proyectos de vida perdidos.
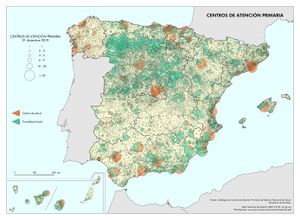
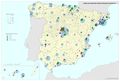
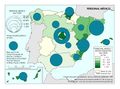
Los Centros de atención primaria tienen como infraestructura de apoyo los centros de salud y los consultorios (3.051 y 10.080 en el conjunto de España, respectivamente). En el mapa se ha hecho el esfuerzo de representar ambos con el fin de reflejar este importante primer eslabón de la cadena de atención sanitaria. La primera idea que sobresale al contemplarlo es que la cobertura territorial es completa por parte de esta infraestructura. El mapa es un fiel reflejo del sistema de asentamientos humanos que caracteriza a nuestro país; llama la atención la elevada densidad de consultorios en la meseta septentrional y áreas de montaña; la dispersión del hábitat en núcleos de escasa población propicia esa característica. Frente a ello, los centros de salud se ubican en núcleos de mayor población, ejerciendo, a su vez, la atención sanitaria de las áreas circundantes más allá de los términos municipales de aquellos. En este caso, la distribución es más concentrada; destaca, como cabía esperar, la periferia peninsular, desde Galicia a la Comunidad Foral de Navarra en la franja norte, la meseta meridional por su típica estructura del poblamiento, las aglomeraciones poblacionales de la meseta norte y valle del Ebro y el arco mediterráneo desde Cataluña a Andalucía. En todo caso, el mapa refleja claramente la dotación plena de la asistencia primaria al 100% de los municipios y entidades de población en España.
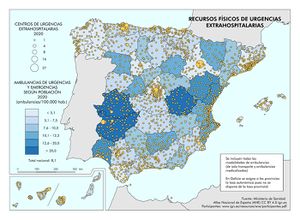
Unos recursos que iban a desempeñar una función importante a partir de mediados de marzo de 2020 fueron los de la atención sanitaria urgente, realizada desde los centros de urgencias extrahospitalarias, los servicios de urgencias hospitalarios y la coordinación de los Servicios de urgencias y emergencias 112 y 061. En el mapa Recursos físicos de urgencias extrahospitalarias se recogen los centros de urgencias y la tasa de ambulancias de los Servicios de urgencias y emergencias 112 y 061.
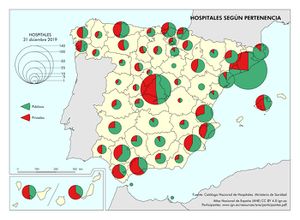
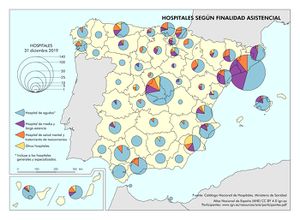
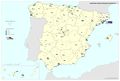
Los hospitales aparecen cartografiados bajo un doble criterio: Hospitales según pertenencia y Hospitales según finalidad asistencial, denominaciones ambas que utiliza el propio Ministerio de Sanidad, así como la tipología empleada en cada uno de los mapas. En España, con fuente en el Catálogo Nacional de Hospitales (CNH) 2020 hay 837 hospitales, de los que, según el criterio de pertenencia, el 63,2% son hospitales públicos (pertenecientes al Sistema Nacional de Salud). Los hospitales privados tienen una significativa presencia en algunas provincias; alcanzan un elevado porcentaje en la de Cádiz y supera al 50% en otras muchas, como Málaga, Las Palmas, Palencia, Valladolid, León, Madrid y Santa Cruz de Tenerife. En la clasificación hospitalaria según finalidad asistencial, son claramente dominantes los hospitales de agudos, que alcanzan una presencia del 70,6% en el total de España; en esta denominación se engloban los hospitales generales y los hospitales especializados. Los hospitales de media y larga estancia y de salud mental y tratamiento de toxicomanías se localizan, como cabía esperar, en los entornos más poblados.
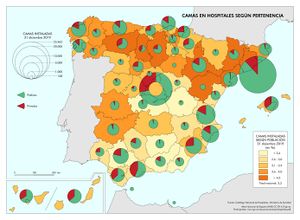
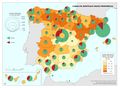
Mucho más expresivo, a los efectos que ahora interesan, es la capacidad de hospitalización tanto por el total de camas instaladas como por la disponibilidad en las unidades de cuidados intensivos (UCI). El primer indicador se representa en el mapa Camas en hospitales según pertenencia, en el que aparece el número total de camas instaladas en las provincias, incluidas las UCI; en el segundo mapa se cartografían tan solo las Camas en UCI. España contaba en el momento de la llegada de la pandemia con 157.249 camas en hospitales, lo que supone un promedio nacional de 3,3 camas por mil habitantes. Por encima de la tasa nacional destaca la mitad norte peninsular; dentro de este ámbito cabe citar las provincias de León, Palencia, Burgos, Gipuzkoa, Zaragoza, Teruel, Lleida, Tarragona y Barcelona como los territorios con mejor ratio. Se debe añadir que la dominancia del servicio público es clara e incluso llega a ser exclusivo en provincias como Soria y Teruel.
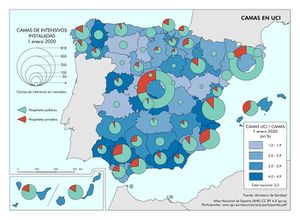
Una parte de esas camas hospitalarias corresponde a las existentes en las UCI. Un total de 4.915 puestos se registraban en este servicio, siendo el 81,5% de pertenencia pública. El mapa representa, además, el peso del número de camas en las UCI respecto al total de camas en hospitales en cada provincia, siendo un 3,2% la media nacional. Se puede observar que, a excepción de Lugo y Salamanca, son las provincias del sur peninsular las que ostentan cifras más altas hasta superar el 4%.
-
DOTACIÓN DE CAMAS EN HOSPITALES
Camas de hospitales según pertenencia 157.249 Camas en intensivos. Unidades críticas con respirador (1) 4.915 Hospitales públicos 126.801 Hospitales públicos 4.006 Hospitales privados 30.448 Hospitales privados 909 (1) No incluye neonatosFuente: Catálogo Nacional de Hospitales y Estadística de centros de atención especializada. SIAE. Ministerio de Sanidad
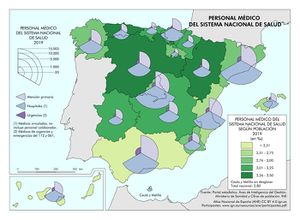
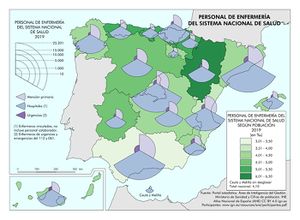
Mayor dificultad tiene representar los recursos humanos que en los primeros momentos tuvieron que afrontar la llegada del virus con su trágico impacto en la población. El Ministerio de Sanidad posee una estadística sobre el personal médico y de enfermería del Sistema Nacional de Salud, en la que distingue su destino específico, ya sea en la atención primaria, en hospitales o en el servicio de urgencias. Esta misma fuente, lamentablemente, no ofrece datos sobre el personal sanitario que trabaja en el sector privado.
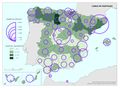
(1) Médicos y enfermeros vinculados. No incluye personal colaborador
(2) Médicos y enfermeros de urgencias y emergencias del 112 y 061
Fuente: Portal estadístico. Área de Inteligencia de Gestión. Ministerio de Sanidad
| ||||||||||||||||
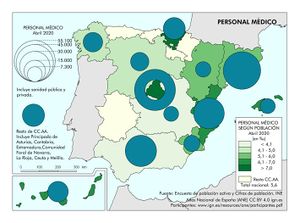
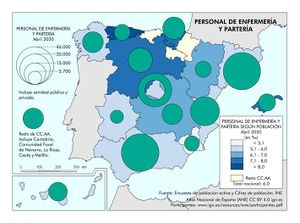
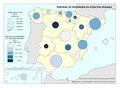
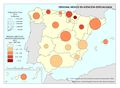
El Personal médico del Sistema Nacional de Salud censado por la fuente citada ofrece un total de 131.517 profesionales. De estos, el 32,5% están en atención primaria, el 65% en hospitales y el 2,5% en los servicios de urgencias y emergencias 112 y 061. La información correspondiente a este indicador aparece cartografiada por comunidades autónomas, reflejando, a su vez, las tasas correspondientes por mil habitantes, que en el promedio nacional es de 2,8‰. Por encima de esta media se sitúan buena parte de las comunidades autónomas de la mitad septentrional de la Península, siendo Andalucía y Canarias los territorios que ostentan las ratios más bajas. El Personal de enfermería del Sistema Nacional de Salud suma un total de 191.452 profesionales, repartidos con pesos distintos entre los tres sectores antes mencionados: Destaca hospitales (78,8%), atención primaria (19,5%) y servicios de urgencias y emergencias 112 y 061 (1,7%). Las tasas del personal de enfermería siguen un patrón espacial muy parecido al de los médicos; la media nacional se sitúa en 4,1 por mil habitantes, registrándose las tasas más elevadas en las comunidades autónomas más septentrionales.
El desafío ha sido todavía mayor a la hora de reflejar estos mismos recursos humanos en el ámbito privado. A tal fin, ha sido necesario recurrir a una fuente distinta: la Encuesta de Población Activa (EPA) del Instituto Nacional de Estadística (INE) mediante una extracción de los datos específica a este fin. No son fuentes comparables la del Ministerio de Sanidad y la del INE, dado que hacen uso de metodologías de captura de datos muy diferentes. No obstante, se ha querido representar la información ofrecida por la EPA con el fin de tener, al menos, una aproximación lo más certera posible a este indicador que se estima muy importante.
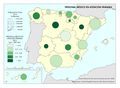
Las cifras representadas en los dos mapas se corresponden, respectivamente, al total del Personal médico y Personal de enfermería y partería por comunidades autónomas, computando el sector público y privado conjuntamente. Señalar que el INE no ofrece dato desagregado en determinadas comunidades autónomas para evitar su afectación por errores de muestreo, razón por la que el propio INE da un dato global para el conjunto de estas.
Recursos relacionados
En la página Libros Digitales del ANE puedes descargar la obra completa La pandemia COVID-19 en España. Primera ola: de los primeros casos a finales de junio de 2020.